Berufsverband der Augenärzte Deutschlands. e.V.
Glaukom jenseits des AugeninnendruckesWelche neuen Erkenntnisse gibt es? - Pressemeldung zur AAD 2021 online
Düsseldorf (ots)
Das Glaukom ist eine der Hauptursachen für irreversible Erblindung weltweit. Insgesamt sind Schätzungen zufolge derzeit fast 80 Millionen Menschen betroffen. Im Jahr 2010 waren es noch circa 68 Millionen Patienten, davon erblindeten 6,7 Millionen. Das Glaukom ist eine altersabhängige Erkrankung. Die Inzidenz, also die Zahl der Patienten, die neu erkranken, verdreifacht sich pro Jahrzehnt Lebensalter, während die Inzidenz der Erblindung sich pro Jahrzehnt Lebensalter verzehnfacht. Aufgrund des demografischen Wandels, einschließlich einer alternden Bevölkerung, beträgt die geschätzte Zahl der Glaukompatienten im Jahr 2020 weltweit 79,6 Millionen. Daher wird mit zunehmender Alterung der Bevölkerung die Prävalenz und Bedeutung der Erkrankung steigen.
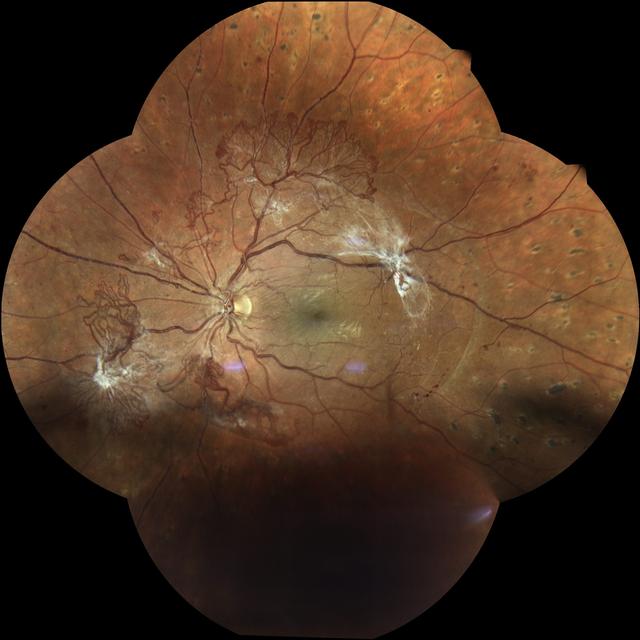
Das Glaukom ist durch einen zunehmenden Verlust von Ganglienzellen der Netzhaut (RGC) und eine Schädigung des Sehnervs mit den Axonen gekennzeichnet. Diese unterlaufen dem programmierten Zelltod der Apoptose. Hauptrisikofaktoren sind neben dem Alter der erhöhte Augeninnendruck des Patienten.
Die Therapie heute: Augeninnendruck senken
Die einzige evidenzbasierte Behandlung des Glaukoms ist derzeit die Augeninnendrucksenkung, um das Fortschreiten der Erkrankung zu verhindern. Dies geschieht dabei zunächst medikamentös oder durch Lasern. Ist dies nicht ausreichend oder nicht möglich, kann das Glaukom mit einer Operation behandelt werden. Bislang ist die Trabekulektomie der Goldstandard in der operativen Behandlung. Es hat sich gezeigt, dass eine Senkung des Augeninnendrucks um 20 bis 40 Prozent die Rate des progressiven Gesichtsfeldverlusts deutlich verringert.
Risikofaktoren jenseits des Augeninnendrucks
Bei einem erheblichen Teil der Glaukompatienten tritt jedoch trotz erfolgreicher Augeninnendrucksenkung ein Sehverlust auf. Dabei spielen Risikofaktoren eine Rolle, die nicht vom Augeninnendruck abhängig sind. Trotz der Tatsache, dass Maßnahmen zur Senkung des Augeninnendrucks das Progressionsrisiko senken und den Beginn des Glaukoms verzögern, sind die Ursachen des Glaukoms umstritten und noch nicht geklärt. Die Erkrankung wird durch momentane diagnostische Maßnahmen wie Gesichtsfeld erst spät erkannt und bleibt damit oft unentdeckt. 50 Prozent der Patienten wissen nicht, dass sie das Glaukom haben. Früherkennungsuntersuchungen mit Sehnerv-Check und Messung des Augeninnendrucks sind die einzige Möglichkeit, ein Glaukom zu erkennen, bevor ein nicht wieder gut zu machender Schaden entstanden ist. Der Bedarf an neuen Behandlungsansätzen und Neuroprotektiva (den Nerv schützenden Medikamenten) ist hoch.
Neue Einsichten in das Krankheitsgeschehen
In den letzten zehn Jahren hat unser Verständnis der pathophysiologischen molekularen Mechanismen des Glaukoms erheblich zugenommen. Darauf aufbauend, wurde eine Vielzahl von neuroprotektiven Mitteln vorgeschlagen, die auf molekulare Veränderungen abzielen.
Zu den Mechanismen, die einen Verlust an RGC auslösen, gehören:
(1) Exzitotoxizität, also der Tod der Nervenzelle durch andauernde Reizüberflutung
(2) oxidativer Stress, der von freien Sauerstoff-Radikalen ausgelöst wird
(3) Stickoxidschaden,
(4) Mikroglia-Überaktivierung, die eine Entzündung fördert und
(5) Apoptose.
Beim Glaukom werden giftige Substanzen wie Glutamat, reaktive Sauerstoffspezies und Stickoxid (NO) freigesetzt. Mikroglia werden überaktiviert, die Funktion der Mitochondrien (der "Kraftwerke der Zellen") nimmt ab und die Transkription von Genen wird moduliert. Gemeinsame abschließende Signalwege werden aktiviert mit anschließender Neuronen-Apoptose bei RGC. Ein erhöhter Augeninnendruck und andere Mechanismen scheinen einen sich selbst aufrechterhaltenden Prozess der RGC-Degeneration auszulösen.
Viele Erkenntnisse aus Zellkultur- und Tiermodellen
Neuroprotektion könnte eine wesentliche Rolle bei der Verlangsamung der mit dem Sehverlust verbundenen pathologischen Prozesse spielen und durch den Schutz von RGCs und des Sehnervs zur Verringerung des Sehverlusts bei diesen Patienten beitragen. In den letzten Jahrzehnten ist relativ viel in Tiermodellen zu Wachstumsfaktoren (BDNF, CNTF; NTF), Apoptoseregulatoren (Bxl-2, Bcl-x) oder auch Glutamatverminderung (Memantine) geforscht worden. Dies zeigte in Tiermodellen viele neuroprotektive Ergebnisse. Die Übertragung dieser Erkenntnisse auf Behandlungskonzepte für Menschen (Translation) fehlt bislang.
Es gibt viele Ergebnisse in Tiermodellen, die leicht und standardisiert zu analysieren sind. Wichtig ist aber auch die Translation zum Menschen. Man kann verschiedene Tier- und Zellkulturmodelle unterschiedlichen Alters mit einzelnen Zellen und Zellverbänden zur Imitation des Glaukoms verwenden. Auf zellulärer Ebene können typische Reaktionen der verschiedenen Zellen und Zellverbände der retinalen Ganglienzellen, der Mikroglia sowie der Endothelzellen und Gefäße gesehen und proteomische (die Gesamtheit der Eiweiße der Zellen betreffend) sowie genetische Veränderungen analysiert werden.Die Modelle eignen sich gut, um die gewünschten Augeninnendrucksituationen zu imitieren und/oder um einen retinalen Ganglienzellverlust zu provozieren. Die Gefäße und Gefäßzellen zeigten Augeninnendruck induzierte Veränderungen der Morphologie und Funktion. Diese Modelle eignen sich auch, um die Wirkung möglicher neuer Medikamente zu testen. Insbesondere die Crystalline, H2S, ßIII-Tubulin und CRMP-5 zeigten auf molekularer Ebene interessante Expressionsverschiebungen bei erhöhtem Augeninnendruck und im weiteren Versuchsverlauf neuroprotektive und/oder sogar regenerative Effekte in vivo und in vitro.
Neurone lassen sich mit Gentherapie verjüngen
Interessant in diesem Kontext und zukunftsträchtig scheint die Fokussierung auf altersabhängige Veränderungen. Forschungsarbeiten an Mitochondrien zeigen sehr interessante Ergebnisse, ebenso Arbeiten zur Epigenetik. Der Begriff Epigenetik definiert alle vererbbaren Veränderungen in der Genexpression, die nicht in der DNA-Sequenz selbst codiert sind. Diese können durch Umwelteinflüsse verändert werden. Diese epigenetischen Muster entstehen unter anderem durch sogenannte Methylierungen, also chemische Gruppen, mit denen das Erbgut während der Embryonalentwicklung bestückt wird. Sie regeln die Aktivität der Gene. Ihr Muster und damit auch die Zellfunktionen verändern sich im Laufe des Lebens, da gewisse Gene nur in bestimmten Lebensabschnitten gebraucht werden. Manche Funktionen gehen beispielsweise im Alter verloren, obwohl die eigentliche Information weiterhin in den Genen verankert ist. Diese Art der zeitweiligen Feinregulierung von Genen fällt in den Bereich der Epigenetik.
In ihrer Studie verjüngten die Forschenden Neurone des zuvor verletzten Sehnervs in alten Mäusen, indem sie mithilfe einer Gentherapie drei sogenannte Transkriptionsfaktoren in den Zellen dauerhaft aktivierten. Das veränderte die Methylierungsmuster auf dem Erbgut so, dass es erneut jenen junger Mäuse glich. Dadurch erlangten die reprogrammierten Zellen offenbar ihre ursprüngliche Fähigkeit zurück, sich nach einer Verletzung regenerieren zu können - im Fall der Experimente nach einer Augenerkrankung oder einer mechanischen Verletzung. Labormäuse mit einem induzierten grünen Star (Glaukom) reagierten nach der Behandlung wieder auf optische Reize und konnten sich immerhin anhand von Mustern in einem Raum orientieren, woraus die Forschenden auf ein wiedergekehrtes Sehvermögen schließen.
Da die Expression dieser Transkriptionsfaktoren auch in Zellkulturexperimenten menschliche Neuronen umprogrammierte, könnte der Ansatz auch potenziell beim Menschen zum Erfolg führen, mutmaßen die Autoren. In einem parallel veröffentlichten Begleitartikel kommt der Autor Andrew Huberman zu dem Schluss, dass diese Studie eine neue Ära der Medizin einleiten würde, gealterte und geschädigte Gehirne therapieren zu können.
Eine Translation zum Menschen muss noch erfolgen.
Fazit
Die Behandlung des Glaukoms besteht aktuell in der Senkung des Augeninnendrucks, um das Fortschreiten der Erkrankung zu verhindern. Bereits eingetretene Schäden lassen sich auf diese Weise bisher nicht reparieren. Doch das Verständnis der Mechanismen, die beim Glaukom zum Absterben der retinalen Ganglienzellen und der Sehnervenfasern führen, ist in den vergangenen Jahren erweitert worden. Das eröffnet den Weg zu neuen Behandlungsansätzen, die auf den Schutz des Sehnervs abzielen. Mit einer Gentherapie scheint sogar eine Regeneration des Sehnervs möglich. Bisher liegen dazu allerdings erst Ergebnisse aus Tiermodellen vor, eine Translation der Erkenntnisse auf den Menschen muss noch erfolgen.
Prof. Dr. Verena Prokosch-Willing
Zentrum für Augenheilkunde der Uniklinik Köln